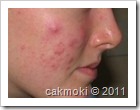
ACNE VULGARIS
PENGERTIAN
Akne atau jerawat adalah peradangan kronis folikel sebasea, ditandai dengan adanya komedo yang timbul karena penyumbatan saluran folikel rambut (oleh sekresi sel kulit yang mati dan sebum).
Akne atau jerawat adalah peradangan kronis folikel sebasea, ditandai dengan adanya komedo yang timbul karena penyumbatan saluran folikel rambut (oleh sekresi sel kulit yang mati dan sebum).
Pada umumnya muncul di wajah, leher, dada, punggung dan lengan bagian atas.
terjadi (kebanyakan) pada masa puber (wanita: 14-19 tahun dan pria: 20-30 tahun). Adakalanya akne nongol lagi saat menjelang menopause. Pada kondisi tertentu akne juga dapat muncul, misalnya jika kurang tidur. Seperti penulis yang notabene baru 22 ™ *lebih* ehm-ehm, kadang kebagian akne, terutama di sekitar hidung, jika melekan dan banyak kerjaan. (faktor emosional seperti keinginan segera menyelesaikan pekerjaan ikut berperan timbulnya akne).
terjadi (kebanyakan) pada masa puber (wanita: 14-19 tahun dan pria: 20-30 tahun). Adakalanya akne nongol lagi saat menjelang menopause. Pada kondisi tertentu akne juga dapat muncul, misalnya jika kurang tidur. Seperti penulis yang notabene baru 22 ™ *lebih* ehm-ehm, kadang kebagian akne, terutama di sekitar hidung, jika melekan dan banyak kerjaan. (faktor emosional seperti keinginan segera menyelesaikan pekerjaan ikut berperan timbulnya akne).
P E N Y E B A B
Penyebab pasti tidak diketahui. Faktor-faktor yang berpengaruh terhadap terjadinya akne, antara lain:
Penyebab pasti tidak diketahui. Faktor-faktor yang berpengaruh terhadap terjadinya akne, antara lain:
- Faktor emosi dan stress
- Faktor keturunan
- Faktor cuaca (musim)
- Pengaruh makanan (masih diperdebatkan oleh para ahli)
- Menstruasi (diperkirakan sekitar 70% wanita mengalami kemunculan kembali akne-nya 2-7 hari sebelum menstruasi)
- Obat-obatan: misalnya: steroid.
- Kosmetika. Pada orang tertentu, bahan-bahan tertentu pada krem dasar, pelembab, krem tabir surya dapat menyebabkan timbulnya akne.
TERJADINYA AKNE
Ditengarai ada 4 hal yang berkaitan dengan terjadinya akne, yakni:
Ditengarai ada 4 hal yang berkaitan dengan terjadinya akne, yakni:
- Adanya kenaikan ekskresi sebum (cairan berminyak)
- Hiperkeratinisasi (pengerasan jaringan kulit) pada saluran sebasea
- Pertumbuhan bakteri Propinibacterium acnes
- Peradangan oleh faktor-faktor protease (enzim proteolitik)
G E J A L A
Hampir semua orang tahu jerawat hanya dengan melihat. Awalnya adalah komedo, yakni sumbatan pada folikel rambut yang melebar, seringkali mengandung bakteri Propinibacterium acnes. Jika ada peradangan, maka nampak bintik (benjolan kecil) berisi nanah. Peradangan menimbulkan rasa gatal, nyeri dan jika pecah keluar nanah atau gumpalan lembut berwarna putih.
Hampir semua orang tahu jerawat hanya dengan melihat. Awalnya adalah komedo, yakni sumbatan pada folikel rambut yang melebar, seringkali mengandung bakteri Propinibacterium acnes. Jika ada peradangan, maka nampak bintik (benjolan kecil) berisi nanah. Peradangan menimbulkan rasa gatal, nyeri dan jika pecah keluar nanah atau gumpalan lembut berwarna putih.
Pengelompokan akne ( Plewig & Kligman):
- Akne komedonal, yakni komedo terbuka ataupun tertutup
- Akne papulopustular, yakni campuran antara komedo dan peradangan
- Akne konglobata, yakni akne dengan peradangan yeng lebih berat
Akne tak perlu pemeriksaan laboratorium. (buang biaya)
PENGOBATAN
Prinsip pengobatan adalah mengurangi kemungkinan berulangnya akne dan mencegah timbulnya jaringat parut (sikatrik). Bukan parut untuk marut kelapa seperti bahasa jawa.
Prinsip pengobatan adalah mengurangi kemungkinan berulangnya akne dan mencegah timbulnya jaringat parut (sikatrik). Bukan parut untuk marut kelapa seperti bahasa jawa.
1. Akne komedonal
Cukup diberikan obat luar (topikal) untuk pengelupasan kulit.
Cukup diberikan obat luar (topikal) untuk pengelupasan kulit.
- Asam tretinoat 0,05% cream atau jelly dioleskan 2 kali sehari
- Benzoil peroksida gel 2,5-5%
- Asam salisilat 0,5-2 % cair.
- Komedo terbuka dapat dilakukan pengambilan (ekstraksi) komedo.
2. Akne papulopustular
Ringan:
Diberikan kombinasi antara pengelupas kulit *keratolitik* (misalnya: Benzoil peroksida, tretinoin dan asam salisilat) dan antibiotika topikal (misalnya: klindamisin 15, eritromisin 2 %, dan lain-lain)
Ringan:
Diberikan kombinasi antara pengelupas kulit *keratolitik* (misalnya: Benzoil peroksida, tretinoin dan asam salisilat) dan antibiotika topikal (misalnya: klindamisin 15, eritromisin 2 %, dan lain-lain)
Berat:
Diberikan :
Obat pengelupas kulit (keratolitik)
Antibiotika oral (diminum):
Diberikan :
Obat pengelupas kulit (keratolitik)
Antibiotika oral (diminum):
- Tetrasiklin 4×250 mg atau 2×500 mg per hari. Dosis tersebut diturunkan jika ada perbaikan dengan dosis maintenance 250-500 mg per hari.
- Eritromisin (dosis dan cara sama dengan di atas)
- Klindamisin 2×150 mg per hari
3. Akne konglobata
Pengobatan sama dengan akne papulopustular berat, ditambah kortikosteroid oral jangka pendek, misalnya prednison 10 mg per hari selama 2-3 minggu.
untuk mengurangi resiko timbulnya jaringan parut (sikatrik) dapat dilakukan dermabrasi (meratakan kulit dengan peralatan khusus).
Pengobatan sama dengan akne papulopustular berat, ditambah kortikosteroid oral jangka pendek, misalnya prednison 10 mg per hari selama 2-3 minggu.
untuk mengurangi resiko timbulnya jaringan parut (sikatrik) dapat dilakukan dermabrasi (meratakan kulit dengan peralatan khusus).
ANJURAN
Untuk yang sedang dihampiri akne:
Untuk yang sedang dihampiri akne:
- Jangan keliru, jerawat bukan berarti tidak menjaga kebersihan (lihat faktor-faktor penyebab timbulnya akne)
- Biasakan mencuci muka (cukup dengan sabun)
- Usahakan rambut tidak menutupi bagian wajah, karena jika kebetulan ada kotoran dapat memperburuk pori-pori yang tersumbat.
- Sabar *enak aja* , pengobatan memerlukan waktu agak lama, sekitar 1-2 minggu, bisa lebih.
- Jangan biasakan memencet jerawat, karena beresiko membekas (jaringan parut)
- Usahakan menghindari keringat berlebihan
- Gizi seimbang untuk menjaga kesehatan kulit
- Usahakan memakai bahan kosmetik berbahan dasar air ( tanya Bu Lita, beliau sudah pernah menulis seputar pelembab)
- Tetap enjoy, rileks.
Cacar Air ( Varicella, Varisela, Chicken pox )
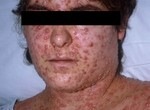
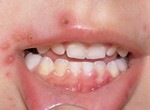
Varicella atau Cacar Air atau Varisela atau Chicken pox, adalah penyakit infeksi akut (dalam waktu singkat) primer oleh virus Varicella zosterpada kulit dan mukosa (selaput atau membran misalnya selaput luar pada dinding bagian dalam rongga mulut) yang cepat menular melalui aerogen(saluran pernafasan bagian atas).
PERJALANAN PENYAKIT
Virus Varicella zoster masuk ke dalam tubuh penderita melalui saluran pernapasan bagian atas (mulut juga), memperbanyak diri (multiplikasi) dan menyebar (viremia primer) ke jaringan setempat melalui aliran darah dan aliran getah bening. Selanjutnya virus memperbanyak diri lagi untuk kemudian menyebar (viremia sekunder) ke seluruh tubuh (terutama kulit dan mukosa).
TANDA – TANDA : (gejala)
Masa inkubasi, yakni periode masuknya virus hingga muncul gejala or tanda, berkisar 10-20 hari (bervariasi nih, ada yang nulis seminggu hingga beberapa minggu, 8-12 hari, dll … ga perlu dipersoalkan).
Tanda awal (prodormal) pada anak pada umumnya berupa: demam ga begitu tinggi (sumer), nampak loyo, sakit kepala, yang dialami 1-3 hari sebelum munculnya plentingan.
Sedangkan pada dewasa, tanda awal lebih berat bo … demam bisa mencapai 40 derajat celsius atuh, sakit kepala, kadang menggigil, badan suakiiit semua, dan dapat berlangsung sekitar 4-5 hari, padahal ini baru pemanasan …
Setelah itu, muncul deh plentingan, dikit, makit lama makin banyak hingga sekujur tubuh. Termasuk di rongga mulut, mata, telinga, hidung…lengkap.
Selanjutnya plentingan berangsur mengering hingga pulih setelah sekitar 1-3 minggu.
PENGOBATAN :
- Istirahat. Untuk anak sekolah sebaiknya gak usah masuk sekolah sekitar seminggu, mengingat masa penularan diperkirakan berlangsung 1 minggu sejak mulai timbulnya plentingan.
- Penurun panas (bila panas), misalnya Parasetamol (dosis anak: 10 mg/kg berat badan/dosis, diberikan 4 kali sehari). Contoh: BB anak 12 kg, maka dosisnya 10×11= 110 mg (1 sendok takar atau 1/4 tablet parasetamol 500 mg) setiap kali minum. Lho, koq ga pas gitu, kan 1 sendok takar = 120 mg dan 1/4 tablet = 125 mg ? Ga papa, 10 mg tuh dosis minimal dan boleh diberikan 15 mg/KgBB setiap kali minum.
- Acyclovir. Dosis dewasa: 5×800 mg selama 7-10 hari. Dosis Anak: 20 mg/kg BB/dosis (koreksi oleh Mas Rizal, maturnuwun Mas), max 800mg, pemberian 4 kali sehari selama 5 hari, pemberian 4 kali sehari selama 5 hari.
- Antibiotika diberikan jika ada infeksi sekunder, misalnya Eritromisin (dosis anak: 30-50 mg/kgBB/hari dibagi dalam 3-4 dosis), selama sedikitnya 4 hari.
- Jika gatal, dapat digunakan antihistamin misalnya: loratadine 10 mg, diminum 1×1. Boleh juga pake CTM, murah meriah, tapi ngantuk poll.
- Obat lokal (luar): Bedak Salisil 1% dan sejenisnya.
PENCEGAHAN:
Vaksinasi or imunisasi. Jadwal dan tatacaranya monggo dipersilahkan bertanya kepada dr. Rizal Sp.A. Silahkan Download Jadwal Imunisasi di sini.
… masalah imunisasi dari satgas imunisasi indonesia sampe saat ini diberikan 1 dosis, sedangkan pada anak umur 13 tahun keatasdan dewasa diberikan 2 dosis dengan interval 1-2 bulan. Bila sudah pernah kena cacar air gak usah imunisasi. Soal harga sekitar 300rb an.
SERBA SERBI SEPUTAR CACAR AIR
- Hindari mencet or otak-atik plentingan, karena beresiko meninggalkan bekas. Biarkan kering dan mengelupas dengan sendirinya.
- Plentingan pada umumnya tetep bermunculan walaupun udah diobati. Misalnya seseorang datang ke dokter pada hari kedua dimana plentingan (vesikel) masih ga banyak, maka tetep akan bertambah hingga mencapai puncaknya pada hari ke 5-7 walaupun udah diberi obat lengkap. Bukan berarti obatnya gak mempan, tapi emang perjalanan penyakitnya seperti itu. Karenanya, para orang tua gak perlu panik lantas tamasya gonta-ganti dokter.
- Sebaiknya istirahat dan bagi siswa gak usah sekolah mengingat masa penularan diperkirakan berlangsung 1 minggu sejak mulai timbulnya plentingan. Bapak dan ibu guru juga seyogyanya memahaminya. Biasanya orang tua ato si anak maksa sekolah karena takut ketinggalan pelajaran … halah.
- Tidak ada pantangan makan, justru dianjurkan makan makanan bergizi. Dan… tetep mandi lho yaaa, … mandi… mandi…
- Oiya, varicella pada wanita hamil (trimester or 3 bulan pertama) dapat menimbulkan kelainan bawaan (konginetal), sedangkan pada wanita yang terkena varicella beberapa hari menjelang kelahiran dapat menyebabkan varicella pada bayinya.
Penyakit Jengger Ayam ( Condyloma acuminata )
Condyloma acuminata (kondiloma akuminata, genital warts, kutil kelamin) atau lebih dikenal dengan istilahpenyakit Jengger Ayam, mungkin karena bentuknya yang mirip Jengger Ayam pada condyloma yang luas, adalah kelainan kulit berbentuk kutil dengan permukaan berlekuk-lekuk mirip jengger ayam, yang disebabkan oleh Human Papilloma Virus (HPV) tipe tertentu. Jika pembaca pernah melihat kutil (bahasa jawa: caplak, veruka), seperti itulah bentuk condyloma acuminata. Hanya saja kutil tersebut letaknya di kelamin dan sekitarnya. Bahkan dapat menyebar ke anus (condyloma anogenital).Gambar 1: silahkan klik untuk melihat gambar condyloma acuminata di penis.Identifikasi HPV untuk pertama kali pada tahun 1907. Kini, lebih 120 jenis subtype HPV telah dapat diidentifikasi. Tapi tidak semua type dapat menyebabkan condyloma acuminata. Sekitar 90 % condyloma acuminata diyakini berhubungan dengan type 6 dan type 11. Belasan tye lainnya dijumpai pula pada penderita condyloma acuminata. Para ahli menengarai HPV type tertentu memiliki kecenderungan onkogenk (potensial menjadi kanker), terutama type 16 dan type 18.Penyebaran Penyakit Penyebaran condyloma acuminata bersifat kosmopolitan, artinya merambah ke seluruh belahan dunia tanpa memandang ras.Berdasarkan jenis kelamin, frekuensi kejadian antara pria dan wanita sama besarnya. Sedangkan berdasarkan kelompok umur disebutkan bahwa condyloma acuminata lebih sering dijumpai pada usia dewasa muda dan pada usia tigapuluhan. Hal ini dikaitkan dengan peningkatan aktifitas seksual. ( Gambar 2: silahkan klik untuk melihat condyloma acuminata di vagina )Penularan dan Perjalanan PenyakitHPV ditularkan melalui kontak langsung, dari mulut ke organ kelamin, dari jari ke organ kelamin dan sebaliknya, serta melalui hubungan seksual, sehingga condyloma acuminata dikelompokkan sebagai Penyakit Menular Seksual (PMS, STD).Bagaimana mengenalinya ?Masa inkubasi condyloma acuminata berkisar antara 3 minggu sampai 8 bulan dengan rata-rata 3 bulan.Condyloma acuminata relatif mudah dikenali karena bentuknya yang khas, mirip jengger ayam, yakni kutil dengan permukaan berlekuk-lekuk (berjonjot-jonjot) di organ kelamin dan sekitarnya. Kutil-kutil kecil dapat bergabung membentuk kelompok yang lebih besar mirip dengan bunga kol.Pada umumnya condyloma acuminata berwarna kemerahan, coklat kemerahan, keabu-abuan hingga ada yang berwarna kehitaman.Jika mengalami infeksi sekunder (oleh garukan, gesekan atau sebab lain), condyloma acuminata berubah warna menjadi kehitaman, mudah berdarah dan berbau tak sedap.Pada pria, tempat yang paling disukai (predileksi) Condyloma acuminata diantaranya: gland penis (topi baja si cucakrowo), lekukan antara kepala dan batang penis (sulkus koronarius), jaringan tipis di bawah ujung saluran kencing (frenulum), batang penis dan adakalanya di sekitar anus.Sedangkan pada wanita, tempat yang paling digemari si Condyloma acuminata diantaranya: labium (bibir vagina), vagina dan dapat juga mengenai serviks.Seorang dokter dapat mendiagnosa condyloma acuminata berdasarkan gejala klinis, yakni dengan melihat bentuk dan predileksi kutil (jonjot-jonjot) pada area kelamin.Jika meragukan, maka akan dilakukan test sederhana menggunakan asam asetat 5% yang dioleskan di permukaan kutil selama 3-5 menit. Pada condyloma acuminata maka kutil akan berubah warna menjadi putih.PENGOBATANHingga kini belum ada obat yang benar-benar memuaskan untuk menghilangkan HPV. Pengobatan yang lazim dilakukan adalah untuk menghilangkan condyloma acuminata, meliputi:
Penyebaran condyloma acuminata bersifat kosmopolitan, artinya merambah ke seluruh belahan dunia tanpa memandang ras.Berdasarkan jenis kelamin, frekuensi kejadian antara pria dan wanita sama besarnya. Sedangkan berdasarkan kelompok umur disebutkan bahwa condyloma acuminata lebih sering dijumpai pada usia dewasa muda dan pada usia tigapuluhan. Hal ini dikaitkan dengan peningkatan aktifitas seksual. ( Gambar 2: silahkan klik untuk melihat condyloma acuminata di vagina )Penularan dan Perjalanan PenyakitHPV ditularkan melalui kontak langsung, dari mulut ke organ kelamin, dari jari ke organ kelamin dan sebaliknya, serta melalui hubungan seksual, sehingga condyloma acuminata dikelompokkan sebagai Penyakit Menular Seksual (PMS, STD).Bagaimana mengenalinya ?Masa inkubasi condyloma acuminata berkisar antara 3 minggu sampai 8 bulan dengan rata-rata 3 bulan.Condyloma acuminata relatif mudah dikenali karena bentuknya yang khas, mirip jengger ayam, yakni kutil dengan permukaan berlekuk-lekuk (berjonjot-jonjot) di organ kelamin dan sekitarnya. Kutil-kutil kecil dapat bergabung membentuk kelompok yang lebih besar mirip dengan bunga kol.Pada umumnya condyloma acuminata berwarna kemerahan, coklat kemerahan, keabu-abuan hingga ada yang berwarna kehitaman.Jika mengalami infeksi sekunder (oleh garukan, gesekan atau sebab lain), condyloma acuminata berubah warna menjadi kehitaman, mudah berdarah dan berbau tak sedap.Pada pria, tempat yang paling disukai (predileksi) Condyloma acuminata diantaranya: gland penis (topi baja si cucakrowo), lekukan antara kepala dan batang penis (sulkus koronarius), jaringan tipis di bawah ujung saluran kencing (frenulum), batang penis dan adakalanya di sekitar anus.Sedangkan pada wanita, tempat yang paling digemari si Condyloma acuminata diantaranya: labium (bibir vagina), vagina dan dapat juga mengenai serviks.Seorang dokter dapat mendiagnosa condyloma acuminata berdasarkan gejala klinis, yakni dengan melihat bentuk dan predileksi kutil (jonjot-jonjot) pada area kelamin.Jika meragukan, maka akan dilakukan test sederhana menggunakan asam asetat 5% yang dioleskan di permukaan kutil selama 3-5 menit. Pada condyloma acuminata maka kutil akan berubah warna menjadi putih.PENGOBATANHingga kini belum ada obat yang benar-benar memuaskan untuk menghilangkan HPV. Pengobatan yang lazim dilakukan adalah untuk menghilangkan condyloma acuminata, meliputi:- Kemoterapi, yakni pengobatan menggunakan Tinctura Podofilin 25 %, Podofilotoksin 0,5 %, Asam Trikloroasetat 25 % – 50 % dan Krim 5-flurourasil 1-5 %. Pada wanita hamil digunakan obat Asam Trikloroasetat 25-50 % seminggu sekali hingga condyloma acuminata bersih.
- Tindakan Pembedahan, meliputi: Bedah scalpel (menggunakan pisau bedah), Bedah Listrik (elektrokauterisasi) dan Bedah Beku menggunakan Nitrogen cair. Bedah beku merupakan salah satu pilihan untuk pengobatan condyloma acuminata pada wanita hamil selain menggunakan Asam Trikloroasetat.
- Laser karbondioksida. Metode ini lebih sedikit meninggalkan jaringan parut ketimbang Bedah Listrik.
- Interferon. Dikenal 2 bentuk interferon, yakni interferon alfa (berbentuk suntikan dan krim) yang diberikan 3 kali seminggu selama 6 minggu daninterferon beta (suntikan) yang diberikan selama 10 hari.
- Imunoterapi. Metode pengobatan imunoterapi digunakan pada penderita dengan condyloma acuminata yang luas dan resisten (kebal) terhadap pengobatan lain.
Meski mudah kambuh (residif), condyloma acuminata memiliki prognosis yang baik. Artinya tidak berbahaya.VAKSINASISaat ini telah digunakan vaksin Papilloma virus (Gardasil) yang ditujukan untuk pencegahan kanker serviks. Adapun untuk pencegahan terhadap condyloma acuminata oleh HPV type 6 dan type 11, vaksin Gardasil diberikan pada anak laki-laki, pria dewasa dan wanita usia 9-26 tahun.PENCEGAHAN HPVSecara garis besar, upaya pencegahan terhadap penularan HPV dapat dilakukan dengan:- Menjaga hygiene organ genital.
- Menghindari gonta-ganti pasangan.
- Penggunaan pengaman (kondom) ditengarai tidak menjamin terjadinya penularan. Namun demikian tetap dianjurkan menggunakan pengaman (kondom) jika memiliki pasangan dengan riwayat condyloma acuminata.
- Dianjurkan untuk tidak berhubungan intim selama masa pengobatan hingga pengobatan selesai dan benar-benar dinyatakan aman oleh dokter yang merawat.
Seborrhoeic Dermatitis, Seborrheic Dermatitis, Dermatitis Seboroik, Seborrheic Eczema.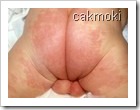
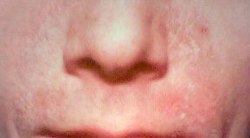
Dermatitis Seboroik ( Seborrhoeic Dermatitis, Seborrheic Dermatitis ) merupakan peradangan permukaan kulit berbentuk lesi squamosa (bercak disertai semacam sisik), bersifat kronis, yang sering terjadi di area kulit berambut dan area kulit yang banyak mengandung kelenjar sebasea ( kelenjar minyak, lemak ), seperti kulit kepala, wajah, tubuh bagian atas dan area pelipatan tubuh (ketiak, selangkangan, pantat).ANGKA KEJADIANPrevalensi Dermatitis Seboroik diperkirakan sekitar 3-5 %. Jika ketombe yang merupakan Dermatitis Seboroik ringan ditambahkan, angka kejadian mencapai 15-20 %. Dermatitis Seboroik dapat dialami oleh semua ras.Berdasarkan usia, Dermatitis Seboroik dapat terjadi pada semua umur, terutama usia pubertas hingga usia 40 tahun. Pada bayi, Dermatitis Seboroik kerap dijumpai di area kepala dan pelipatan tubuh. Berdasarkan jenis kelamin, Dermatitis Seboroik sedikit lebih banyak dialami pria ketimbang wanita.PENYEBABPenyebab Dermatitis Seboroik hingga kini belum diketahui secara pasti. Faktor-faktor yang diduga sebagai penyebab Dermatitis Seboroik, antara lain: infeksi jamur Malassezia ovale, faktor imunologi, iklim, genetik, lingkungan, hormonal, dan aktifitas kelenjar sebasea yang berlebihan.Selain itu, beberapa obat-obat tertentu diduga memicu terjadinya Dermatitis Seboroik, seperti: auranofin, aurothioglucose, buspirone, chlorpromazine, cimetidine, ethionamide, griseofulvin, haloperidol, interferon alfa, lithium, methoxsalen, methyldopa, phenothiazines, psoralens, stanozolol, thiothixene, dan trioxsalen (Samuel Selden, MD)GEJALADermatitis Seboroik relatif mudah dikenali karena tandanya yang khas, yakni dijumpainya krusta (bercak disertai semacam sisik) berminyak.Gejala Pada Bayi:- Di area kepala (bagian depan dan samping) ditandai: krusta tebal, pecah-pecah, berwarna kekuningan dan berminyak. Tanda ini disebut cradle cap karena bentuknya yang mirip topi menutupi kulit kepala.
- Di bagian tubuh yang lain, ditandai: ruam berwarna kemerahan, merah kekuningan, dengan krusta berminyak yang menutupi permukaannya.
Gejala Pada Dewasa:Pada umumnya ditandai dengan:- Keluhan gatal
- Peradangan pada area seboroik dengan gambaran berbagai bentuk lesi, berwarna kemerahan atau kekuningan disertai dengan adanya skuama, krusta, basah berminyak, dan bisa juga kering.
- Residif (mudah kambuh) dan bersifat kronis. Diduga behubungan dengan faktor stress, kelelahan, sinar matahari dan iklim.
PENGOBATANPada dasarnya, pengobatan Dermatitis Seboroik ditujukan untuk menghilangkan penyebabnya, jika penyebabnya diketahui, dan untuk meredakan gejalanya.Obat Minum ( sistemik ):- Antihistamin untuk meredakan gatal dan reaksi alergi, misalnya: Loratadine 10 mg, Cetirizine 10 mg atau antihisamin golongan lainnya.
- Steroid, digunakan pada Dermatitis Seboroik yang berat. Pada pemakaian jangka lama, steroid digunakan secara tappering down, yakni dosis obat diturunkan secara bertahap dan berkala.
- Antibiotika, digunakan jika Dermatitis Seboroik disertai infeksi sekunder oleh kuman akibat garukan, gesekan, dan lain-lain.
Obat Topikal ( obat luar: salep, krim, gel, lotion, shampo, dll )- Krim atau salep steroid. Pada area wajah digunakan steroid potensi rendah agar kulit wajah tidak menipis pada penggunaan jangka lama.
- Krim atau salep yang mengandung asam salisilat 2-5%, atau sulfur 4%, atau ter 2%, atau ketokonazole 2%, atau obat kombinasi.
- Shampo yang mengandung asam salisilat, sulfur, selenium sulfida 2%, zinc pirition 1-2 %. Digunakan untuk keramas 2-3 kali seminggu selama 5-10 menit, kemudian dibilas dengan air bersih.
PENCEGAHANSedapat mungkin penderita Dermatitis Seboroik mengamati pemicu timbulnya kekambuhan. Jika sudah mengenali pemicunya, diupayakan untuk mencegah paparan faktor pemicu.Pada umumnya penderita Dermatitis Seboroik mengalami kesulitan mengenali pemicu timbulnya kekambuhan. Hal ini wajar mengingat beragamnya faktor-faktor pemicu. Kalaupun faktor pemicunya dapat dikenali, tak jarang penderita sulit menghindarinya, terutama jika faktor-faktor pemicu tersebut merupakan bagian dari kehidupan sehari-hari, misalnya stress, iklim dan sejenisnya.
Eksim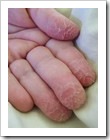 Eksim atau eczema atau lebih dikenal (secara umum) dengan dermatitis adalah peradangan kulit akibat reaksihipersensitif (respon berlebihan) terhadap alergen (pencetus timbulnya reaksi alergi) dari luar (eksogen) maupun dari dalam tubuh penderita (endogen). Pada umumnya eksim bersifat residif (kambuhan), namun dapat dikendalikan agar tidak mudah kambuh.Sebagian para ahli membedakan antara eksim dan dermatitis namun kebanyakan tidak membedakannya. Ini dapat dimengerti, dikarenakan beragamnya bentuk klinis (penampakan) dermatitis, maupun faktor pencetusnya yang dipengaruhi oleh banyak faktor. Kadang seseorang dapat mengalami lebih dari satu jenis dermatitis di saat yang sama.FAKTOR PENYEBABPenyebab eksim hingga kini belum diketahui secara pasti. Para ahli menengarai timbulnya (dan kekambuhan) eksim di picu oleh faktor pencetus, yakni:
Eksim atau eczema atau lebih dikenal (secara umum) dengan dermatitis adalah peradangan kulit akibat reaksihipersensitif (respon berlebihan) terhadap alergen (pencetus timbulnya reaksi alergi) dari luar (eksogen) maupun dari dalam tubuh penderita (endogen). Pada umumnya eksim bersifat residif (kambuhan), namun dapat dikendalikan agar tidak mudah kambuh.Sebagian para ahli membedakan antara eksim dan dermatitis namun kebanyakan tidak membedakannya. Ini dapat dimengerti, dikarenakan beragamnya bentuk klinis (penampakan) dermatitis, maupun faktor pencetusnya yang dipengaruhi oleh banyak faktor. Kadang seseorang dapat mengalami lebih dari satu jenis dermatitis di saat yang sama.FAKTOR PENYEBABPenyebab eksim hingga kini belum diketahui secara pasti. Para ahli menengarai timbulnya (dan kekambuhan) eksim di picu oleh faktor pencetus, yakni:- Faktor eksogen (dari luar), misalnya: faktor fisik (suhu, gesekan, sinar, dll), bahan kimia (deterjen, semen, oli, bahan pakaian, dll), mikro-organisme (kuman, virus, jamur, parasit), dan lain-lain.
- Faktor endogen (dari dalam), misalnya dermatitis atopik, dimana pada dermatitis jenis ini dijumpai adanya riwayat atopi atau riwayat alergi (misalnya asma, rhinitis alergika dan berbagai bentuk alergi lainnya). Stress diduga dapat memicu timbulnya (atau kekambuhan) eksim.
Masing-masing penderita eksim memiliki riwayat pemicu (faktor pencetus) yang berbeda dengan penderita lain. Kadang seorang penderita eksim mengalami kekambuhan eksim pada kakinya ketika memakai sandal plastik, sementara yang lain kambuh saat terpapar sabun cuci (deterjen) atau lainnya. Dengan kata lain, pengalaman faktor pencetus setiap orang gak selalu sama. Oleh karena itu, jika misalnya seseorang mengalami kekambuhan sesaat setelah makan kepiting, bukan berarti penderita eksim yang lain gak boleh makan kepiting juga.Dengan memahami beragamnya faktor pencetus timbulnya eksim, maka larangan makan makanan tertentu bagi semua penderita eksim, bukanlah langkah yang tepat.Di ndeso ™ kami, Palaran, entah dari mana sumbernya, rata-rata penderita eksim pernah tidak makan makanan tertentu (ayam, telor, ikan, dll) atas rekomendasi dari temen, tetangga dan entah dari siapa lagi. Toh, eksim tetep muncul juga. Kini masyarakat udah mulai mengerti bahwa faktor pencetus timbulnya (atau kambuhnya) eksimtidak sama bagi setiap orang. Alhamdulillah.GEJALA EKSIMPada kondisi tertentu tanda-tanda eksim sangat mudah dikenali, namun adakalanya sulit dibedakan dengan penyakit kulit yang lain. Keluhan utama penderita eksim pada umumnya adalah gatal dan timbulnya bercak merah pada kulit. Sedangkan kelainan kulit yang bersifat spesifik bergantung pada stadiumnya.- Pada stadium akut, biasanya kulit yang terkena eksim nampak kemerahan, mengalami penebalan dan timbul bercak-bercak, adakalanya berair (basah).
- Pada stadium subakut, bercak merah dan penebalan kulit nampak mereda, kemudian bercak yang basah akan mengering dan menjadi keropeng (krusta).
- Pada stadium kronis, eksim nampak kering, bersisik dan mengalami hiperpigmentasi (menghitam). Tak jarang eksim mengalami perubahan bentuk menjadi bintik-bintik menonjol, bahkan kadang mengalami erosi.
Perlu dipahami bahwa gejala eksim tidak selalu runtut kayak teori di atas. Bisa jadi seseorang menderita eksim dengan gambaran bentuk stadium kronis tanpa melalui stadium sebelumnya.Tempat munculnya eksim sangat bervariasi. Meski begitu, sebagian ahli membaginya berdasarkan kasus terbanyak pada golongan umur tertentu. Menurut Dr. Bryan Cho, pada bayi, eksim sering dijumpai di wajah dan kepala, sedangkan pada anak dan dewasa, eksim sering dijumpai di pergelangan tangan, siku, leher, lutut dan kaki.PENGOBATAN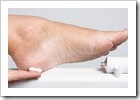 Seperti halnya penyakit lain, prinsip pengobatan eksim adalah dengan menghilangkan penyebabnya (causa). Namun mengingat penyebab eksim belum diketahui secara pasti, maka pengobatan ditujukan untuk meredakan keluhan (simptomatis) dan mencegah kekambuhan.Obat-obat yang lazim digunakan untuk pengobatan eksim, yakni:A. Obat minum (sistemik)Antihistamin biasa digunakan untuk meredakan rasa gatal, sedangkan pada kondisi yang berat dapat digunakan obat golongan steroid atau kombinasi antara steroid dan antihistamin.Penggunaan obat golongan steroid hendaknya atas anjuran dokter agar terhindar dari efek samping yang tidak diinginkan (pada pemakaian jangka panjang),misalnya wajah menjadi bengkak, berat badan meningkat, dan lain-lain. Kalaupun mengunakan obat golongan steroid, biasanya dokter akan memberikannya secara tappering down, yakni menurunkan dosis secara berkala untuk menghindari efek samping.B. Obat luar atau obat topikal (salep, krim, jelly, lotion, kompres, pasta)Pemilihan bentuk obat luar (topikal) didasarkan pada bentuk eksim dan keluhan yang menyertainya.Bentuk basah atau fase akut diberikan obat dalam bentuk kompres basah. Bentuk subakut diberikan obat lotion, pasta pendingin atau krim.Eksim di daerah berambut diberikan obat topikal berbentuk krim, adapun daerah tidak berambut diberikan obat berbentuk pasta.Pada eksim bentuk kronis pada umumnya diberikan obet topikal berbentuk salep.Pemilihan bentuk-bentuk obat di atas tidaklah mutlak. Artinya, penderita eksim boleh memilih bentuk sediaan obat yang dirasa paling nyaman bagi dirinya.Pada eksim bernanah karena infeksi sekunder oleh garukan, dapat diberikan antibiotika hingga infeksi mereda.Selain obat-obat di atas, kadang diperlukan pula obat-obat lain untuk pemeliharaan kelembaban kulit.PENCEGAHAN KEKAMBUHAN
Seperti halnya penyakit lain, prinsip pengobatan eksim adalah dengan menghilangkan penyebabnya (causa). Namun mengingat penyebab eksim belum diketahui secara pasti, maka pengobatan ditujukan untuk meredakan keluhan (simptomatis) dan mencegah kekambuhan.Obat-obat yang lazim digunakan untuk pengobatan eksim, yakni:A. Obat minum (sistemik)Antihistamin biasa digunakan untuk meredakan rasa gatal, sedangkan pada kondisi yang berat dapat digunakan obat golongan steroid atau kombinasi antara steroid dan antihistamin.Penggunaan obat golongan steroid hendaknya atas anjuran dokter agar terhindar dari efek samping yang tidak diinginkan (pada pemakaian jangka panjang),misalnya wajah menjadi bengkak, berat badan meningkat, dan lain-lain. Kalaupun mengunakan obat golongan steroid, biasanya dokter akan memberikannya secara tappering down, yakni menurunkan dosis secara berkala untuk menghindari efek samping.B. Obat luar atau obat topikal (salep, krim, jelly, lotion, kompres, pasta)Pemilihan bentuk obat luar (topikal) didasarkan pada bentuk eksim dan keluhan yang menyertainya.Bentuk basah atau fase akut diberikan obat dalam bentuk kompres basah. Bentuk subakut diberikan obat lotion, pasta pendingin atau krim.Eksim di daerah berambut diberikan obat topikal berbentuk krim, adapun daerah tidak berambut diberikan obat berbentuk pasta.Pada eksim bentuk kronis pada umumnya diberikan obet topikal berbentuk salep.Pemilihan bentuk-bentuk obat di atas tidaklah mutlak. Artinya, penderita eksim boleh memilih bentuk sediaan obat yang dirasa paling nyaman bagi dirinya.Pada eksim bernanah karena infeksi sekunder oleh garukan, dapat diberikan antibiotika hingga infeksi mereda.Selain obat-obat di atas, kadang diperlukan pula obat-obat lain untuk pemeliharaan kelembaban kulit.PENCEGAHAN KEKAMBUHAN- Mengenali dan menghindari paparan faktor pencetus (alergen). Upaya ini tidak mudah lantaran beragamnya faktor pemicu yang sulit untuk dikenali dan kalaupun dikenali kadang sulit dihindari.
- Menjaga agar kulit tetap lembab. Jika perlu menggunakan pelembab setelah mandi sesuai saran dokter yang merawat.
- Menggunakan pakaian kering dan sedapat mungkin menggunakan pakaian berbahan katun.
- Menghindari perubahan suhu ekstrim mendadak. (terlalu panas yang menimbulkan banyak keringat ataupun terlalu lembab)
- Menghindari pemakaian deterjen atau sabun cuci yang dapat memicu kambuhnya eksim.
- Mengenali dan menghindari makanan tertentu yang mungkin menjadi pemicu kekambuhan eksim, setelah mengkonsumsinya.
- Berupaya menghindari stress.
- Sedapat mungkin menghindari faktor-faktor lingkungan lain yang diduga memicu kekambuhan eksim, misalnya debu rumah, tepungsari, serbuk bunga, bulu binatang dan lain-lain.
Akhirnya, memeriksakan diri dan berkonsultasi ke dokter merupakan tindakan bijaksana dalam pengobatan dan perawatan eksim.
Erysipelas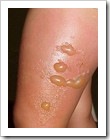 Erysipelas ( Erisipelas ) adalah infeksi akut pada kulit dan jaringan di bawah kulit yang sebagian besar disebabkan oleh bakteri Streptococcus pyogenes.Erysipelas dapat terjadi pada semua usia dan semua bangsa (ras), namun paling sering terjadi pada bayi, anak dan usia lanjut.Aste N, Atzori L, Zucca M, Pau M, Biggio P menyebutkan bahwa Erysipelas lebih sering terjadi pada pria ketimbang wanita, dengan perbandingan 4:1.Sekitar 85 % Erysipelas terjadi di kaki dan wajah, sedangkan sebagian kecil dapat terjadi di tangan, perut dan leher serta tempat lainnya.Bagaimana terjadinya ?Erysipelas terjadi oleh penyebaran infeksi yang diawali dengan pelbagai kondisi yang berpotensi timbulnya kolonisasi bekteri, misalnya: luka, koreng, infeksi penyakit kulit lain, luka operasi dan sejenisnya, serta kurang bagusnya hygiene.Selain itu, Erysipelas dapat terjadi pada seseorang yang mengalami penurunan daya tahan tubuh, misalnya: diabetes millitus, malnutrisi (kurang gizi), dan lain-lain.Apa saja tanda-tandanya ?Erysipelas pada umumnya diawali dengan panas, menggigil, sakit kepala, nyeri sendi, muntah dan rasa lemah.Pada kulit nampak kemerahan, berbatas tegas dengan bagian tepi meninggi, nyeri dan teraba panas pada area tersebut.Di permukaan kulit adakalanya dijumpai gelembung kulit (bula) yang berisi cairan kekuningan (seropurulen). Pada keadaan yang berat, kulit nampak melepuh dan kadang timbul erosi (kulit mengelupas).Perlukah pemeriksaan Laboratorium ?Tidak perlu ! Pasalnya, penyakit ini sangat mudah dikenali secara kasat mata. kalaupun dilakukan pemeriksaan Lab, hasilnya menunjukkan peningkatan lekosit hingga 20.000 atau lebih. Itu saja. Kecuali untuk tujuan penelitian di RS Sentra Pendidikan Kedokteran, dimana diperlukan kultur darah dan cairan erosi luka untuk mengetahui jenis kuman.PENGOBATANSaat ini, sudah sangat jarang dijumpai Erysipelas yang berat disertai kondisi tubuh lemah hingga memerlukan rawat inap. Pada umumnya masyarakat segera berobat saat masih fase awal sehingga hanya diperlukan rawat jalan dan perawatan di rumah sekitar 7 – 10 hari.Obat-obat yang lazim digunakan:Obat pilihan utama (drug of choice):Penicilline masih merupakan obat pilihan utma dan memberikan respon sangat bagus untuk penyembuhan Erysipelas.
Erysipelas ( Erisipelas ) adalah infeksi akut pada kulit dan jaringan di bawah kulit yang sebagian besar disebabkan oleh bakteri Streptococcus pyogenes.Erysipelas dapat terjadi pada semua usia dan semua bangsa (ras), namun paling sering terjadi pada bayi, anak dan usia lanjut.Aste N, Atzori L, Zucca M, Pau M, Biggio P menyebutkan bahwa Erysipelas lebih sering terjadi pada pria ketimbang wanita, dengan perbandingan 4:1.Sekitar 85 % Erysipelas terjadi di kaki dan wajah, sedangkan sebagian kecil dapat terjadi di tangan, perut dan leher serta tempat lainnya.Bagaimana terjadinya ?Erysipelas terjadi oleh penyebaran infeksi yang diawali dengan pelbagai kondisi yang berpotensi timbulnya kolonisasi bekteri, misalnya: luka, koreng, infeksi penyakit kulit lain, luka operasi dan sejenisnya, serta kurang bagusnya hygiene.Selain itu, Erysipelas dapat terjadi pada seseorang yang mengalami penurunan daya tahan tubuh, misalnya: diabetes millitus, malnutrisi (kurang gizi), dan lain-lain.Apa saja tanda-tandanya ?Erysipelas pada umumnya diawali dengan panas, menggigil, sakit kepala, nyeri sendi, muntah dan rasa lemah.Pada kulit nampak kemerahan, berbatas tegas dengan bagian tepi meninggi, nyeri dan teraba panas pada area tersebut.Di permukaan kulit adakalanya dijumpai gelembung kulit (bula) yang berisi cairan kekuningan (seropurulen). Pada keadaan yang berat, kulit nampak melepuh dan kadang timbul erosi (kulit mengelupas).Perlukah pemeriksaan Laboratorium ?Tidak perlu ! Pasalnya, penyakit ini sangat mudah dikenali secara kasat mata. kalaupun dilakukan pemeriksaan Lab, hasilnya menunjukkan peningkatan lekosit hingga 20.000 atau lebih. Itu saja. Kecuali untuk tujuan penelitian di RS Sentra Pendidikan Kedokteran, dimana diperlukan kultur darah dan cairan erosi luka untuk mengetahui jenis kuman.PENGOBATANSaat ini, sudah sangat jarang dijumpai Erysipelas yang berat disertai kondisi tubuh lemah hingga memerlukan rawat inap. Pada umumnya masyarakat segera berobat saat masih fase awal sehingga hanya diperlukan rawat jalan dan perawatan di rumah sekitar 7 – 10 hari.Obat-obat yang lazim digunakan:Obat pilihan utama (drug of choice):Penicilline masih merupakan obat pilihan utma dan memberikan respon sangat bagus untuk penyembuhan Erysipelas.- Benzyl penicilline 600-1200 mg, diberikan secara intravenous setiap 6 jam, sedikitnya 10 hari.
- Penicilline Procain G: 0,6-1,2 juta unit, diberikan secara intramuskuler (suntik di bokong atau paha), 2 kali sehari selama 10 hari.
- Amoxycilline 500 mg, diminum 3 x 1 selama 7-10 hari. Atau ampicilline 500 mg, diminum 4 x 1 selama 7-10 hari. Dapat juga diberikan kombinasi Amoxycilline dan Clavulanic acid selama 10 hari.
Obat-obat lain yang dapat digunakan, diantaranya:- Erythromycin. Diminum 4 kali 250-500 mg sehari, selama 10 hari. Dosis anak: 30-50 mg per kg berat badan per hari, diberikan 3-4 kali sehari selama 10 hari.
- Cloxacilline atau Dicloxacilline, diminum 4 kali 250-500 mg sehari, selama 10 hari.
- Cephalosporine, misalnya cefadroxyl, diminum 3 kali 500 mg selama 10 hari.
- Dan lain-lain.
Obat Topikal (obat luar):- Kompres dengan Sodium Chloride 0,9 %.
- Salep atau krim antibiotika, misalnya: Natrium Fusidat, Mupirocin, Garamycin, Gentamycin.
Apakah Erysipelas berbahaya ? Jika diobati secara dini tentu tidak bahaya. Hanya saja dibutuhkan kesabaran, mengingat waktu yang diperlukan untuk penyembuhan sekitar 7 – 10 hari atau lebih.
Herpes Zoster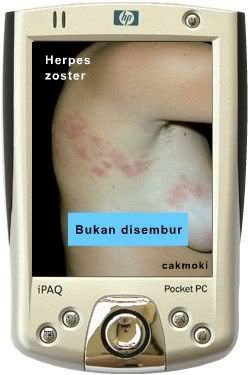 Penyakit ini menyerang saraf kulit, dalam bahasa Kedokteran saraf perifer atau saraf tepi. Saya dengan seenaknya menyebut saraf kulit hanya untuk memudahkan, mengingat gejala yang nampak ada di kulit.Penyebab:
Penyakit ini menyerang saraf kulit, dalam bahasa Kedokteran saraf perifer atau saraf tepi. Saya dengan seenaknya menyebut saraf kulit hanya untuk memudahkan, mengingat gejala yang nampak ada di kulit.Penyebab:
Virus, nama virusnya adalah varisela-zoster, masih satu keluarga dengan virus varisela (penyebab penyakit cacar air).
Bedanya, bila cacar air menyerang kulit seluruh tubuh sedangkan virus varisela-zoster menyebabkan penyakit herpes zoster yang meyerang sebagian tubuh.
Maksud sebagian tubuh adalah bagian tertentu dari tubuh kita dan hanya menyerang satu sisi, kanan atau kiri.
Misalnya terkena daerah kepala, maka akan timbul seperti gambar tetapi letaknya di kepala, mulai ujung rambut sampai ujung dagu, kadang juga leher. Bukan hanya kulitnya lho, tetapi termasuk telinga,hidung, mulut dan mata. Wah, nyerinya bukan main, bisa nagis saking nyerinya.Bila terkena bagian bokong, otomatis alat kelamin juga kena, bagian kiri atau kanan, terserah penyakitnya suka yang mana. Bagian ini juga nyeri teramat sangat, karena sarafnya peka terhadap nyeri seperti daerah kepala.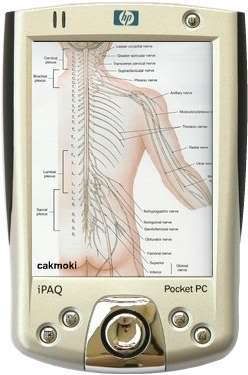 Mengapa hanya mengenai salah satu sisi bagian badan, hanya kiri atau kanan saja ?
Mengapa hanya mengenai salah satu sisi bagian badan, hanya kiri atau kanan saja ?
Di atas sudah disinggung bahwa yang diserang adalah saraf kulit. Saraf-saraf tersebut terbentuk secara melingkar dari induk saraf di dalam tulang belakang (medulla spinalis) dan kepala menyusuri bagian tubuh kanan dan kiri. Ujung-ujungnya ada di bagian depan depan tubuh kita dan tidak bersambung satu dengan lainnya.Mengapa hanya menyerang satu sisi saja (unilateral ), koq tidak sekalian saja menyerang dua sisi kanan dan kiri (bilateral) ?
Nah, yang ini belum diketahui.Ada kepercayaan, bila menyerang dua sisi atau bila sampai bercak-bercak tersebut menyambung antara kiri dan kanan atau sebaliknya, dikatakan bahaya atau bisa mati.
Penjelasan:
Jelas tidak akan nyambung, wong ujung saraf antara kanan dan kiri tidak nyambung.Gejala:
Mula-mula penderita mengalami demam atau panas, disertai nyeri di bagian tubuh yang nantinya timbul bercak.
Beberapa hari kemudian ( setiap orang tidak sama), muncul bercak kemerahan di bagian tubuh yang neri tadi. makin hari menyebar dan membesar sampai sebesar biji jagung. ( lihat gambar saja, daripada membayangkan )Makin lama, mengelupas (bahasa jawa: mlonyoh) dan tetap nyeri.
Setelah kering (ada yang seminggu, ada pula 2 atau 3 minggu) dan sembuh, kadang masih menyisakan nyeri. Sisa-sisa nteri adakalanya masih muncul bertahun-tahun kemudian. Keadaan ini disebut nyeri post herpetic.Pengobatan:
Hingga kini belum ada obat spesifik. Pemakaian anti virus yang oleh beberapa ahli dikatakan bisa menghilangkan nyeri post herpetic ternyata masih memerlukan penelitian. Sementara pendapat lain menyebutkan bahwa anti virus tidak dapat menghilangkan Neuralgia pasca herpetika.Pengobatan lebih diarahkan untuk mengurangi gejala, misalnya pemberian antinyeri atau penurun panas atau obat untuk mengurangi rasa gatal pada periode masa penyembuhan.
Obat antivirus sendiri masih kontroversial, artinya belum dapat dibuktikan bahwa pemakaiannya benar-benar bisa menyembuhkan.
Antibiotika diberikan bila ada infeksi sekunder, misalnya kulit jadi bernanah atau terkelupas (mlonyoh).Meski begitu, dalam praktek sehari-hari, anti virus tetap digunakan untuk pengobatan Herpes zoster. Penulis juga menggunakannya. Anti virus yang lazim digunakan, misalnya: Acyclovir.
Dosis dewasa: 5 x 800 mg per hari selama 7-10 hari. Sedangkan dosis padaanak adalah: 20 mg per kg Berat Badan per dosis, maksimal 800 mg per hari, diberikan 4 kali sehari selama 7-10 hari.inga inga obatnya: BUKAN DISEMBUR, bukan, bukan, bukaaannnn.Masa penyembuhan.
Setiap orang tidak sama, bergantung kepada julah virus yang menimbulkan infeksi, berat ringannya manifestasi klinis dan daya tahan tubuh masing-masing. Ada yang sembuh hanya seminggu, adapula hingga 3 minggu.
Impetigo ( Kulit Melepuh )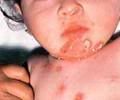 Dalam dunia kedokteran dibagi 2 jenis, yakni:
Dalam dunia kedokteran dibagi 2 jenis, yakni:- Impetigo Kontagiosa, yakni kulit melepuh mirip tersulut api, dan
- Impetigo Bulosa, yakni kulit melepuh disertai dengan adanya kantong berisi cairan kekuningan.
Impetigo sering terjadi pada bayi, anak-anak, kadang pada orang dewasa. Dalam praktek sehari-hari impetigo masih kerap dijumpai. Impetigo mudah menular. Jika tidak segera diobati akan menyebar dan menetap hingga berminggu-minggu. Selanjutnya impetigo sembuh dengan sendirinya. Kendati demikian, seyogyanya diobati. Mana ada ibu yang tega melihat kulit anak tercinta melepuh di sekujur tubuhnya?:: :: :: PENYEBAB :: :: ::
Impetigo adalah penyakit infeksi permukan kulit yang disebabkan oleh kuman, menular dan mudah menyebar.
Impetigo bulosa (melepuh disertai kantong berisi cairan) disebabkan oleh kuman Stafilokokus (Staphylococcus aureus), sedangkan Impetigo kontagiosa(melepuh tanpa kantong berisi cairan) disebabkan oleh kuman Stafilokokus, Streptokokus atau kombinasi kedua kuman di atas.:: :: :: BAGAIMANA TERJADINYA ? :: :: ::
Pada mulanya, kuman (Stafilokokus, Streptokokus) di permukaan kulit berasal dari penularan, bekas gigitan serangga, atau bekas garukan. Setelah sekitar 10 hari, kuman akan menyebabkan Impetigo.
Terjadinya impetigo ditandai dengan: permukaan kulit melepuh, keluar cairan, adakalanya bernanah. Pada impetigo bulosa, terbentuk semacam kantong tipis, lunak, berisi cairan kekuningan. Tak jarang disertai pembesaran kelenjar (limfadenopati) di daerah kulit yang melepuh.
Kadang disertai rasa seperti terbakar dan gatal. Tak heran jika mengenai bayi, maka sang bayi akan rewel.
Penyakit ini akan sembuh sendiri dalam beberapa minggu tanpa meninggalkan jaringan parut (sikatrik)
Untuk mengenali penyakit ini relatif mudah, yakni dengan melihat bentuk dan penyebarannya.:: :: :: TIPS PENGOBATAN :: :: ::
Pengobatan ditujukan untuk memberantas kuman penyebab menggunakan antibiotika (diminum dan obat lokal). Antiseptik dapat dipergunakan untuk membersikan kulit yang melepuh sebelum diolesi salep.
Untuk perawatan, silahkan ikuti langkah-langkah berikut:- Menjaga kebersihan penderita dan lingkungan.
- Penderita tetap mandi (dimandikan) seperti biasa. (ada kepercayaan gak boleh mandi lho, hiy
 ). Mandi ya …
). Mandi ya … 
- Menggunakan obat sesuai anjuran dokter. Obat minum ataupun obat lokal (salep, cream) hendaknya sesuai takaran.
- Menghindari penularan dengan menjauhkan anak sehat dari anak yang sakit.
Kadas,Kurap ( Tinea Corporis )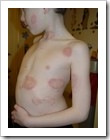
Ini dia, salah satu penyakit kulit oleh jamur (dermatophytosis) yang mudah dikenali karena bentuknya yang khas dan berpulau-pulau mirip kepulauan Indonesia Raya. Kadas atau kurap bisa menimpa siapa saja, terutama orang-orang di daerah tropis, lembab, panas, gerah dan orang-orang yang mudah berkeringat. Bahkan orang yang mandi lebih 2 kali seharipun atau yang sehari-hari bekerja di tempat ber-AC, masih dapat terkena Kadas. Kali ini kita hanya membahas kadas di badan (termasuk tangan dan kaki) atau di dunia medis dikenal dengan nama Tinea corporis.Sebagian penderita kadas (Tinea corporis) cenderung mengabaikan penyakitnya kecuali ketika ada anggota keluarga atau teman dekat atau pihak lain yang mengingatkannya. Tak jarang kadas dibiarkan hingga bertahun-tahun sampai memenuhi pinggang dan bokong . (saya mengistilahkan dengan jajaran pulau-pulau Asia Tenggara, saking banyak dan luasnya)APA PENYEBABNYA ?Tinea corporis ( di badan) atau Kadas merupakan salah satu infeksi jamur dermatofitosis (dermatophytosis) pada permukaan kulit yang disebabkan oleh jamur dermatophyte. Terbanyak adalah spesies Microsporum canis,Trichophyton rubrum dan Epidermophyton floccosum. Jenis penyebab berbeda-beda di setiap wilayah dan tempat.Bentuk (klinis) infeksi jamur dermatofitosis pada permukaan kulit dibedakan berdasarkan tempatnya, diantaranya:- Tinea Kapitis ( Tinea capitis ). Infeksi jamur yang terletak di kulit dan rambut kepala.
- Tinea Korporis ( Tinea corporis ). Terletak pada kulit wajah, badan, lengan dan bokong.
- Tinea Kruris. Di daerah pelipatan paha, organ genital dan daerah anus. apat menyebar ke bokong dan perut bagian bawah.
- Tinea Pedis. Terletak di kulit tangan dan kaki, sela jari, telapak tangan maupun kaki.
- Tinea Unguium. Infeksi jamur dermatofitosis di kuku.
- Tinea Imbrikata. Bercak bersisik dan melingkar serta terasa gatal.
TANDA TANDA DAN KELUHAN- Tinea corporis ditandai dengan bercak berbagai bentuk. Terbanyak adalah bentuk annular (seperti cincin) dan iris (sirkuler). Masing-masing bercak dapat bergabung membantuk bercak yang lebih luas.
- Bercak berbatas tegas dengan bagian tepi relatif lebih aktif dan lebih jelas dibanding bagian tengah.
- Pada fase akut terasa gatal, clekit-clekit, terutama jika berkeringat dan cuaca panas.
- Pada Tinea corporis menahun lebih sering diabaikan lantaran tidak menimbulkan keluhan selain keluhan kosmetik.
PENGOBATANPrinsip pengobatan ditujukan kepada pemberantasan jamur dan mengurangi keluhan penyerta (simptomatis) serta mencegah reinfeksi selama maupun setelah pengobatan.Obat-obat yang lazim digunakan, diantaranya:Anti Jamur Oral (diminum), misalnya:- Griseofulvin 500 mg, diminum 1×1 sehari, sedikitnya selama 3-4 minggu. Hasil pengobatan biasanya mulai nampak setelah memasuki minggu ketiga.
- Ketoconazole 200 mg, diminum 1×1 sehari, sedikitnya selama 3-4 minggu.
- Itraconazole 100 mg, diminum 1×1 sehari, sedikitnya selama 2 minggu.
- Terbinafine 250 mg, diminum 1×1 sehari, sedikitnya selama 2 minggu.
Anti Jamur Topikal (salep, cream, bedak), misalnya:- Salep Whitfield. Obat kuno ini kadang masih cukup bagus. Dioleskan 2 kali sehari, sedikitnya selama 3-4 minggu.
- Miconazole 2%. (krim, bedak). Dioleskan 2 kali sehari, sedikitnya selama 3-4 minggu. Pada Tinea corporis yang luas dan pada anak balita, dapat dipertimbangkan penggunaan obat luar berbentuk bedak (misalnya: daktarin dan mycorine), 2-3 kali sehari.
- Ketoconazole 2 %. Dioleskan 2 kali sehari, setidaknya selama 2-4 minggu.
Adapun obat-obat untuk meredakan gatal, biasanya menggunakan antihistamin.Obat-obat tersebut dapat juga diberikan pada Tinea bentuk (klinis) lain berdasarkan hasil pemeriksaan dokter.
Panu ( Tinea Versicolor )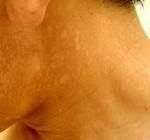 PANU, atau di dunia medis disebut dengan bahasa aneh Pityriasis versicolor, merupakan infeksi jamur di permukaan kulit. Biasanya kumat-kumatan dan tak jarang tanpa keluhan (asimptomatis).
PANU, atau di dunia medis disebut dengan bahasa aneh Pityriasis versicolor, merupakan infeksi jamur di permukaan kulit. Biasanya kumat-kumatan dan tak jarang tanpa keluhan (asimptomatis).
Penyakit ini disebabkan oleh Pityrosporum ovale.FAKTOR PENCETUS
Udara panas dan lembab, kehamilan, pil KB, faktor genetik, pemakaian obat golongan steroid (antialergi anti-inflamasi, misalnya: prednison, deksametason, betametason, dan lain-lain)Bukan karena JARANG MANDI semata lho, ada juga yang rajin mandi, rajin gosokan bahkan pakai antiseptik, handuk dan pakaian ganti tiap hari, toh tetap bisa terjangkit panu.
Tak jarang pula menghabiskan berbotol-botol obat oles anti jamur, eh masih nongol juga.
Di lain pihak, ada yang jaketnya bau, seminggu gak dicuci, jarang mandi, toh gak panu-an.
Mengapa ? Kembali ke faktor pencetus.TANDA-TANDA
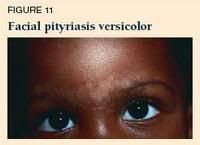 Mudah koq, kasat mata. Biasanya gatal jika berkeringat. Bagi yang berkulit gelap, bercak warna putih, sedang bagi yang berkulit putih, bercaknya berwarna terang, kemerahan.Kalau tambah banyak gimana dong?
Mudah koq, kasat mata. Biasanya gatal jika berkeringat. Bagi yang berkulit gelap, bercak warna putih, sedang bagi yang berkulit putih, bercaknya berwarna terang, kemerahan.Kalau tambah banyak gimana dong?
Yah, paling-paling bergerombol membentuk kepulauan Indonesia.PENGOBATAN
Obat Luar (topikal)
Krim Mikonazole nitrat 2% (misalnya: fungisol, interzol, ketomed, moladerm, mycoral, dll). Krim dioleskan pagi dan sore (sesudah mandi) dan diberikan jika bercak tidak luas. Jika luas seperti kepulauan Nusantara, dapat diberikan Mikonazole 2% dalam bentuk bedak, misalnya: daktarin, mycorine.
Lama pengobatan: sekitar 2-4 minggu *lama ya*Catatan penulis:
Untuk bayi sebaiknya diberikan Mikonazole 2% dalam bentuk bedak, karena bentuk krim tak jarang menimbulkan rasa risih (lengket) sehingga bayi menjadi rewel.Obat Minum (oral)
Ketokonasol tablet 200 mg (nama generik), diminum 1 tablet sehari, sesudah sarapan, selama 2 minggu (referensi lain menyebutkan 10 hari dan adapula yang menyebutkan 3-4 minggu)
Obat minum dapat diberikan bersama obat luar.PERMASALAHAN
Penyakit ini sering kambuh. Menimbulkan bekas berwarna putih pada kulit yang terkena jamur setelah pengobatan.Kadang sulit dibedakan dengan alergi. Padahal jika jamur ini diberi obat anti inflamasi golongan steroid, awalnya seolah membaik, tapi sebenarnya akan bertambah luas karena anti alergi anti-inflamasi golongan steroid tidak boleh diberikan (kontra indikasi) pada penyakit jamur.
Bagaimana jika infeksi jamur menimbulkan penyulit reaksi alergi ?
Inilah repotnya, dan pemberian obat kombinasi (anti-alergi dan anti-inflamasi bersama anti jamur) menuai kontroversi.
Menurut hemat penulis, prioritas pertama pengobatan jamur, setelahnya dilanjutkan dengan anti-alergi.Permasalahan lain adalah anggapan bahwa setiap gatal diidentikkan dengan alergi dan celakanya diasumsikan dengan larangan berbagai makanan.
Realita di tempat layanan pengobatan, tak jarang kita mendengar larangan ini-itu karena keluhan gatal yang belum tentu alergi. Sedangkan alergi-pun belum tentu karena makanan.
Lebih jauh tentang alergi, sila tengok:
Artikel: alergi (1) dan alergi (2) oleh tukangkomentar.A d v i s:- Keringkan handuk setelah dipakai dan ganti sesering mungkin (halo mahasiswa kos-kosan, gak digantung di kamar kan?) *sorry*

- Mandi sudah jelas dong, mana ada yang gak mandi seharian. Apa ada?
- Simpan atau gantung pakaian di tempat kering (jangan kelamaan ya, ntar bisa jamuren)
Scabies
(gudik (gudikan), penyakit ampera, gatal agogo, budukan, scabies, the itch, seven-year itch, Norwegian itch, Norwegian scabies, canine scabies, mange, intense pruritus, nocturnal pruritus, Sarcoptes scabies)
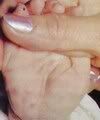
Skabies (gudik) adalah penyakit kulit menular yang disebabkan oleh Sarcoptes scabiei varian hominis (sejenis kutu, tungau), ditandai dengan keluhan gatal, terutama pada malam hari dan ditularkan melalui kontak langsung atau tidak langsung melalui alas tempat tidur dan pakaian.:: :: :: PERJALANAN PENYAKIT :: :: ::
Sekilas kutu Sarcoptes scabiei.
Sarcoptes scabiei adalah kutu (atau tungau) mungil berwarna putih transparan, berbentuk bulat lonjong. Ukuran kutu (tungau) betina 0,3-0,4 mm, sedangkan si jantan setengah dari ukuran betina. Di luar kulit, kutu ini hanya dapat bertahan hidup 2-3 hari pada suhu kamar dan kelembaban 40-80%.Cara berkembang biak dan penularan:
Setelah membuahi kutu betina maka si pejantan mati. Kutu betina yang sudah dibuahi akan membuat liang terowongan di kulit, kemudian bertelor sekitar 40-50 butir telor, dan akan menetas setelah sekitar 3-5 hari. Hasil penetasan (larva) kutu tersebut keluar ke permukaan kulit dan tumbuh menjadi kutu dewasa dalam waktu sekitar 16-17 hari. (referensi lain menyebutkan 10-14 hari)Penularan terjadi melalui:- Kontak langsung, kontak seksual
- Secara tidak langsung melalui bekas duduk, sprei (alas) tempat tidur serta pakaian.
:: :: :: TANDA-TANDA :: :: ::
Keluhan utama pada penderita skabies (gudik) adalah:- Rasa gatal terutama waktu malam hari.
- Tonjolan kulit (lesi) berwarna putih keabu-abuan sepanjang sekitar 1 cm.
- Kadang disertai nanah karena infeksi kuman akibat garukan.
Lokasi paling sering di sela-sela jari tangan, telapak tangan, pergelangan tangan, siku, ketiak, daerah payudara, sekitar pusar dan perut bagian bawah, sekitar kelamin dan pantat. Sedangkan pada bayi dan anak-anak dapat mengenai wajah, sela-sela jari kaki dan telapak kaki.Pada pria bisa mengenai ujung kemaluan bahkan sekujur kemaluan. Duhhh gatalnya alang kepalang. ( gimana nggaruknya ya … ):: :: :: DIAGNOSA :: :: ::
Penetapan diagnosa skabies (gudik) berdasarkan riwayat gatal terutama pada malam hari dan adanya anggota keluarga atau teman dekat yang sakit seperti penderita ( ini menunjukkan adanya penularan ).
Pemeriksaan fisik yang sangat penting adalah dengan melihat bentuk tonjolan kulit yang gatal dan arena penyebarannya.
Untuk memastikan diagnosa skabies (gudik) adalah dengan pemeriksaan mikroskop untuk melihat ada tidaknya kutu Sarcoptes scabiei atau telurnya.:: :: :: PENGOBATAN :: :: ::
Pengobatan ditujukan pada pemberantasan kutu Sarcoptes scabiei dan mengurangi keluhan gatal serta penyulit yang timbul karena garukan.
Antibiotika dapat digunakan jika ada infeksi sekunder, misalnya bernanah di area yang terkena (sela-sela jari, kelamin, dll) akibat garukan.
Pityriasis Rosea
Pityriasis rosea adalah salah satu penyakit kulit yang digambarkan oleh Camille Melchior Gilbert (tahun 1860) sebagai penyakit kulit papulosquamous (Robert A Allen, MD ), yakni penyakit kulit dengan tanda bercak bersisik halus, berbentuk oval dan berwarna kemerahan. Sementara Richard Lichenstein, MD, menyebutkan bahwa Pityriasis rosea sudah dikenal sejak lebih dari 2 abad yang lalu. Pityriasis rosea bersifat self limited atau sembuh sendiri dalam 3-8 minggu.ANGKA KEJADIANPityriasis rosea dapat mengenai semua usia. Angka kesakitan diperkirakan sekitar 2 % dari kunjungan penderita penyakit kulit, sedangkan di USA berkisar 0,3-3%. Frekuensi terbanyak pada usia anak dan dewasa muda, terutama pada usia 5-14 tahun. Meski jarang, Pityriasis rosea dapat dijumpai pada bayi dan usia lanjut.APA PENYEBABNYA ?Penyebab Pityriasis rosea hingga kini belum diketahui. Para ahli masih berbeda pendapat tentang faktor-faktor penyebab timbulnya Pityriasis rosea. Ada yang menduga disebabkan virus lantaran penyakit ini sembuh sendiri (self limited) dalam 3-8 minggu. Sementara ahli yang lain mengaitkan dengan berbagai faktor yang diduga berhubungan dengan timbulnya Pityriasis rosea, diantaranya:- Faktor cuaca. Hal ini karena Pityriasis rosea lebih kerap ditemukan pada musim semi dan musim gugur.
- Faktor penggunaan obat-obat tertentu, seperti bismuth, barbiturat, captopril, mercuri, methoxypromazine, metronidazole, D-penicillamine, isotretinoin, tripelennamine hydrochloride, ketotifen, dan salvarsan.
- Diduga berhubungan dengan penyakit kulit lainnya (dermatitis atopi, seborrheic dermatitis, acne vulgaris) dikarenakan Pityriasis rosea dijumpai pada penderita penyakit dengan dermatitis atopik, dermatitis seboroik, acne vulgaris dan ketombe.
TANDA-TANDA ( GEJALA KLINIS )Tahap awal Pityriasis rosea ditandai dengan lesi (ruam) tunggal (soliter) berbentuk oval, berwarna pink dan di bagian tepi bersisik halus. Diameter sekitar 1-3 cm. Kadang bentuknya tidak beraturan dengan variasi ukuran 2-10 cm. Tanda awal ini disebut herald patch yang berlangsung beberapa hari hingga beberapa minggu. Rasa gatal ringan dialami oleh sekitar 75 % penderita dan 25 % mengeluh gatal banget.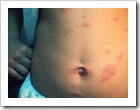 Tahap berikutnya timbul sekitar 1-2 minggu (rata-rata 4-10 hari) setelah lesi awal, ditandai dengan kumpulan lesi (ruam) yang berbentuk seperti pohon cemara terbalik (Christmas tree pattern). Tempat tersering (predileksi) adalah badan, lengan atas dan paha atas. Pada tahap ini Pityriasis rosea berlangsung selama beberapa minggu. Selanjutnya akan sembuh sendiri dalam 3-8 minggu.Selain bentuk ruam kemerahan bersisik halus, variasi bentuk yang tidak khas (atipik) dapat dijumpai pada sebagian penderita Pityriasis rosea, terutama pada anak-anak.Dalam praktek sehari-hari, kadang tidak mudah membedakan Pityriasis rosea dengan Pityriasis versicolor (panu), Tinea corporis (kadas, kurap) dan Psoriasis gutata.PENGOBATANMengingat penyebab Pityriasis rosea belum diketahui secara pasti, pengobatan lebih ditujukan untuk meredakan keluhan (simptomatis).Untuk meredakan gatal, dapat menggunakan antihistamin oral (diminum). Sedangkan obat topikal (obat luar) yang lazim digunakan bedak diantaranya: bedak salisil dan lotion menthol-phenol.PENJELASAN BAGI PENDERITAWalaupun Pityriasis rosea bersifat self limited ( sembuh sendiri ), bukan tidak mungkin penderita merasa risau dan sangat terganggu. Untuk itu diperlukan penjelasan kepada penderita tentang penyakit yang dideritanya, antara lain:
Tahap berikutnya timbul sekitar 1-2 minggu (rata-rata 4-10 hari) setelah lesi awal, ditandai dengan kumpulan lesi (ruam) yang berbentuk seperti pohon cemara terbalik (Christmas tree pattern). Tempat tersering (predileksi) adalah badan, lengan atas dan paha atas. Pada tahap ini Pityriasis rosea berlangsung selama beberapa minggu. Selanjutnya akan sembuh sendiri dalam 3-8 minggu.Selain bentuk ruam kemerahan bersisik halus, variasi bentuk yang tidak khas (atipik) dapat dijumpai pada sebagian penderita Pityriasis rosea, terutama pada anak-anak.Dalam praktek sehari-hari, kadang tidak mudah membedakan Pityriasis rosea dengan Pityriasis versicolor (panu), Tinea corporis (kadas, kurap) dan Psoriasis gutata.PENGOBATANMengingat penyebab Pityriasis rosea belum diketahui secara pasti, pengobatan lebih ditujukan untuk meredakan keluhan (simptomatis).Untuk meredakan gatal, dapat menggunakan antihistamin oral (diminum). Sedangkan obat topikal (obat luar) yang lazim digunakan bedak diantaranya: bedak salisil dan lotion menthol-phenol.PENJELASAN BAGI PENDERITAWalaupun Pityriasis rosea bersifat self limited ( sembuh sendiri ), bukan tidak mungkin penderita merasa risau dan sangat terganggu. Untuk itu diperlukan penjelasan kepada penderita tentang penyakit yang dideritanya, antara lain:- Menjelaskan kepada penderita dan keluarganya bahwa Pityriasis rosea akan sembuh dalam waktu lama.
- Lesi kedua rata-rata berlangsung 2 minggu, kemudian menetap selama sekitar 2 minggu, selanjutnya berangsur hilang sekitar 2 minggu. Pada beberapa kasus dilaporkan bahwa Pityriasis rosea berlangsung hingga 3-4 bulan.
Psoriasis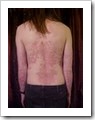 Psoriasis adalah penyakit kulit menahun (kronis) dan kambuhan (residif) yang ditandai dengan bercak kemerahan, berbatas tegas, ditutupi semacam sisik (skuama kasar dan berlapis) berwarna putih bening, disertai fenomena bercak lilin (Karsvlek phenomena).Walau tidak berbahaya dan tidak menular, Psoriasis membuat penderitanya merasa risih (kadang gak pede) karena alasan kosmetik.PENYEBARAN PENYAKITPsoriasis dapat dijumpai di seluruh belahan dunia dengan angka kesakitan (insidens rate) yang berbeda. Pada orang kulit putih lebih tinggi dibanding kulit berwarna. Sedangkan dari segi umur, Psoriasis dapat mengenai semua usia, namun biasanya lebih kerap dijumpai pada dewasa.APA PENYEBABNYA ?Penyebab Psoriasis hingga kini belum diketahui secara pasti. Diduga beberapa faktor sebagai pencetus timbulnya Psoriasis, antara lain:
Psoriasis adalah penyakit kulit menahun (kronis) dan kambuhan (residif) yang ditandai dengan bercak kemerahan, berbatas tegas, ditutupi semacam sisik (skuama kasar dan berlapis) berwarna putih bening, disertai fenomena bercak lilin (Karsvlek phenomena).Walau tidak berbahaya dan tidak menular, Psoriasis membuat penderitanya merasa risih (kadang gak pede) karena alasan kosmetik.PENYEBARAN PENYAKITPsoriasis dapat dijumpai di seluruh belahan dunia dengan angka kesakitan (insidens rate) yang berbeda. Pada orang kulit putih lebih tinggi dibanding kulit berwarna. Sedangkan dari segi umur, Psoriasis dapat mengenai semua usia, namun biasanya lebih kerap dijumpai pada dewasa.APA PENYEBABNYA ?Penyebab Psoriasis hingga kini belum diketahui secara pasti. Diduga beberapa faktor sebagai pencetus timbulnya Psoriasis, antara lain:- Faktor herediter (genetik). Disebutkan bahwa seseorang beresiko menderita Psoriasis sekitar 34-39% jika salah satu orang tuanya menderita Psoriasis, dan sekitar 12% jika kedua orang tuanya tidak menderita Psoriasis.
- Faktor psikis. Sebagian penderita diduga mengalami Psoriasis karena dipicu oleh faktor psikis. Sedangkan stress, gelisah, cemas dan gangguan emosi lainnya berperan menimbulkan kekambuhan. Padahal penderita Psoriasis pada umumnya stress lantaran gemas melihat bercak di kulitnya tak kunjung hilang….*wihhh, lingkaran setan*
- Faktor infeksi fokal. Beberapa infeksi menahun (kronis) diduga berperan pada timbulnya Psoriasis.
- Penyakit metabolik (misalnya diabetus melitus laten).
- Faktor cuaca. Pada beberapa penderita mempunyai kecenderungan membaik saat musim panas dan kambuh pada musim hujan.
Silang pendapat seputar faktor-faktor pemicu timbulnya Psoriasis masih berlangsung. Karenanya tak perlu heran jika kita mendengar berbagai perbedaan terkait pencetus Psoriasis.BAGAIMANA MENGENALI TANDA PSORIASIS ?Pada tahap permulaan, mirip dengan penyakit-penyakit kulit eritro papulo skuamus dermatosa (penyakit kulit yang memberikan gambaran bercak merah bersisik). Namun gambaran klinis akan makin jelas seiring dengan waktu lantaran penyakit ini bersifat menahun (kronis).Gejala-gejala Psoriasis adalah sebagai berikut:- Awalnya, psoriasis ditandai dengan bercak merah, kadang gatal, berbatas jelas yang tiba-tiba muncul di kulit, terutama di siku, lutut, daerah tulang ekor (sakrum), kepala dan daerah genital. Di permukaan bercak terdapat sisik (skuama) berwarna putih mirip mika atau putih keperakan, kering, berlapis, kasar dan transparan.
- Selanjutnya, bercak merah membesar, dan beberapa berak bergabung membentuk bercak yang lebih lebar.
- Bercak pada umumnya berbentuk bulat atau oval, berukuran satu hingga beberapa sentimeter dan menetap dalam waktu yang lama.
- Selain di kulit, psoriasis dapat mengenai kuku dan sendi (jarang).
Berdasarkan bentuk klinis, psoriasis dibedakan menjadi beberapa macam, yakni: psoriasis vulgaris, psoriasis pustulosa, psoriasis artritis, psoriasis gutata, psoriasis inversa, psoriasis eritroderma.PENGOBATANMengingat bahwa hingga kini belum dapat diberikan pengobatan kausal (menghilangkan penyebabnya), maka pengobatan yang dilakukan adalah upaya untuk meminimalisir keluhan, yakni:a) Menekan atau menghilangkan faktor pencetus (stress, infeksi fokal, menghindari gesekan mekanik, dll).b) Mengobati bercak-bercak psoriasis.- Pengobatan topikal (obat luar: salep, krim, pasta, larutan) merupakan pilihan utama untuk pengobatan psoriasis. Obat-obat yang lazim digunakan, antara lain: Kortikosteroid (misalnya: triamsinolon asetonid, fluosinolon asetonid, betamethason valerat, betamethason benzoat), Ter (misalnya, LCD 2-5%), antralin 0,1-0,8%, Kalsipotriol, dll. Selain itu, pada beberapa penderita tertentu dilakukan pengobatan penyinaran dengan ultraviolet.
- Pengobatan sistemik (obat minum, suntikan). Cara ini dilakukan dengan berbagai pertimbangan karena adanya kemungkinan efek samping yang ditimbulkannya pada pemakaian jangka panjang. Obat-obat yang biasa digunakan diantaranya: kortikosteroid, metotreksat (MTX), retinoid, siklosporin.
- Pengobatan kombinasi. Cara ini meliputi: kombinasi psoralen dengan penyinaran ultraviolet (PUVA), kombinasi obat topikal dan sistemik.
Perlu dipahami bahwa pengobatan yang benar-benar memberikan kepuasan kepada pasien belum dapat diberikan karena penyebab pasti psoriasis belum diketahui. Namun, psoriasis dapat dikendalikan agar tidak mudah kambuh dengan cara menghindari faktor-faktor pencetusnya.
dok aku mau nanya
BalasHapusbbrapa minggu yag lalu dkepala penisku,,maaf,, timbul bintik merah seperti jerawat, kemudia bbrapa harinya kulit dbagian itu terkelupas2, kemudian bintik merah itu berbah menjadi seperti kantuk bernanah yang dibungkus sama kulit tapi tidak ada nanahnya, dan kalu kulitnya dkupas dikantung bernanah itu timbul seperti luka merah tapi jika kering ketutup lagi sama seperti kulit,, dan disekitar penisku slalu terasa gatal,, dan selama ini saya slalu oleskan oxytetrasiklin trus saya gabti pakai fungiderm dan saya slalu minum antibiotik,, kira kira saya kena penyakit kelamin apa,, oyah dok sekarang saya juga lagi terkena cacar air
terima kasih
aku jga terkena gitu....!!! apakah skr kamu sudah sembuh...??
Hapuskamu kasih obat apa bro...???
tolong balas
keluhan saya hmpir mirip..
BalasHapusawalny saya pkir paha saya cma digigit nyamuk sekmpung..tp lama2 ga ilang2 trus tiap mlam suka gtal...
dah hmpir sbulan nh dok..dah dkaih saleb scabisid msi gtel aj..trus d bgian vital saya jga kyak mas diatas..bntukny merah2 kyak luka bkar tp slalu tiap hri mnglupas krna klit mati n jg kdang gatel kl mlem..kpksa ga pke clna kl tdur..
fast respons n .thx tuk solusiny ツ
priksain aja brooo...
Hapuskalo gatal2 bisa aja kena kutu...
ato mungkin priksaain darahnya aja skalian biar skalian tahu ada apa gt
Dok apa ada email untuk konsultasi?terima kasih
BalasHapusAnak sayabintik2merah bernanah ada yg kecil dn besar.cuma di kaki dn tangan.sembuh nanti tumbuh lg.sdh 2 thn.apa obatnya dok..?trima kasih.
BalasHapusDok saya mau tanya , tentang penyakit kulit anak saya umur 15th, kurang lebih setengah tahu ini anak saya ada masalah dengan kulit wajah nya yang mengelupas menjadi ptih sedikit- demi sedikit melebar di muka nya.saya sudah tanya kedokter umum harus tanya control ke dokter kulit, namun sampai sekrg belum kontrol. saya mohon sumbang saran dokter, apakah bisa dicegah dan bisa pulih seperti semula. saya khawatir anak saya jadi kurang pede. untuk lbh jelasnya nanti say perlihatkan contoh wajah dipostingan kali lain.terimaksih banyak dokter.
BalasHapusKalo CLM bisa disembuhin ga sih?
BalasHapushayy kunjungi ini juga ya sebagai hostel terbaik di bandung HOSTEL MURAH DI BANDUNG COCOK UNTUK BACKPACKER
BalasHapus